
La jaunisse ou ictère du nouveau-né
La jaunisse, ou encore appelé « l’ictère du nouveau-né », touche beaucoup de nouveaux-nés dans les 2 à 5 jours après la naissance. Comme son nom l’indique, la peau et les yeux prennent une coloration jaunâtre.
Qu’est-ce que la jaunisse ?
Il ne s’agit pas d’une maladie en soi, mais plutôt d’un mécanisme d’adaptation des nouveaux-nés qui touchera plus certains que d’autres. La jaunisse est en réalité due à une accumulation de bilirubine, un pigment orangé qui est responsable de la coloration jaune des yeux et de la peau.
La bilirubine est produite par la dégradation des globules rouges. Le nouveau-né naît avec un surplus de globules rouges (il en produit plus lors de la grossesse à cause du manque d’oxygène). Ceux-ci sont alors en « trop » et se font éliminer massivement lors de la naissance.
La bilirubine est éliminée dans les selles ou les urines, mais passe d’abord par le foie. Celui-ci est parfois encore immature à la naissance et aura du mal à l’éliminer en totalité. Tous les nouveaux-nés auront donc une tendance à avoir un peu de jaunisse, mais certains nécessiteront un traitement, alors que d’autres n’en auront pas besoin. Les prématurés sont typiquement plus à risque au vu de leur immaturité que les nouveaux-nés à terme.
La jaunisse liée à l’allaitement touche environ 15% des nouveaux-né et apparaît plus tardivement que la jaunisse classique, typiquement entre le 6ème et le 7ème jour de vie. Elle est absolument sans gravité aucune, ne nécessite pas de traitement et l’allaitement peut être poursuivi.
La jaunisse pathologique
Les mécanismes de la jaunisse décrits dans la section au-dessus sont ceux de la jaunisse physiologique. Il y des situations plus rares où la jaunisse du nourrisson est liée à des maladies.
- L’hémolyse: Il existe des situations où le groupe sanguin entre la maman et le nourrisson ne sont pas compatibles. Ceci arrive lorsque la maman a un groupe sanguin O et l’enfant un goupe sanguin A ou B, ou lorsque la maman est rhésus négative et le nourrisson est rhésus positif. Il y alors des anticorps provenant de la maman qui attaquent les globules rouges de l’enfant. Celui-ci est à risque d’anémie et évidemment de jaunisse. Il existe aussi des maladies d’anémie hémolytique où il peut y avoir une jaunisse à la naissance.
- Les maladies du foie: Certaines maladies du foie (atrésie des voies biliaires, kystes biliaires, syndrome d’Alagille…) font des jaunisses, souvent plus tardivement également. Elles s’accompagnent généralement d’autres signes comme des selles décolorées (blanches), des urines très foncées (coca-cola) ou une difficulté d’alimentation. Ces maladies nécessitent une prise en charge médicale rapide.
Comment détecte-ton la jaunisse ?
Tout d’abord vous verrez que le teint de votre bébé est jaune. La jaunisse se développe initialement sur la tête et descend sur le bas du corps selon sa sévérité. Plus une jaunisse est importante avec un taux de bilirubine élevé, plus tout le corps de votre enfant sera jaune. Regardez bien les sclères (le blanc des yeux) qui seront l’un des premiers signes de jaunisse.

A la maternité (ou certaines sage-femmes à domicile le possèdent aussi), il existe des lampes dites « flash« , qui permettent de détecter une accumulation de bilirubine au niveau de la peau. Elles sont faciles d’utilisation et marchent sans toucher l’enfant. Elles ne sont en revanche plus fiables lorsqu’il y a eu une photothérapie.
La manière la plus fiable de connaître le taux de bilirubine et donc la sévérité de la jaunisse est de faire une prise de sang. Elle peut se faire par le simple prélèvement d’une goutte de sang au talon.
Les risques de la jaunisse
Dans la plupart des cas, la jaunisse est bénigne et ne nécessite aucun traitement. Il est toutefois important de suivre le taux de bilirubine dans les cas de jaunisse, car si celui-ci s’avère être extrêmement élevé, il peut y avoir des dommages irréversibles au cerveau.
L’enfant peut développer une surdité, un retard intellectuel ou une paralysie cérébrale (handicap sévère). Ces cas sont devenus très rares grâce aux dépistages, mais les conséquences d’une jaunisse non traitée alors qu’elle en aurait bénéficié sont dévastatrices.
Le traitement de la jaunisse
Souvent il n’y a pas besoin de traiter la jaunisse. Il y a des courbes basées sur le taux de bilirubine, pour décider si un traitement s’avère nécessaire.
Le traitement repose sur de la photothérapie. Il s’agit d’une lampe fluorescente bleue sous laquelle sera installé le bébé, nu (hormis la couche) afin d’exposer le maximum de peau aux rayons lumineux. Ceux-ci permettent de faciliter l’élimination de la bilirubine en excès via les selles et les urines.
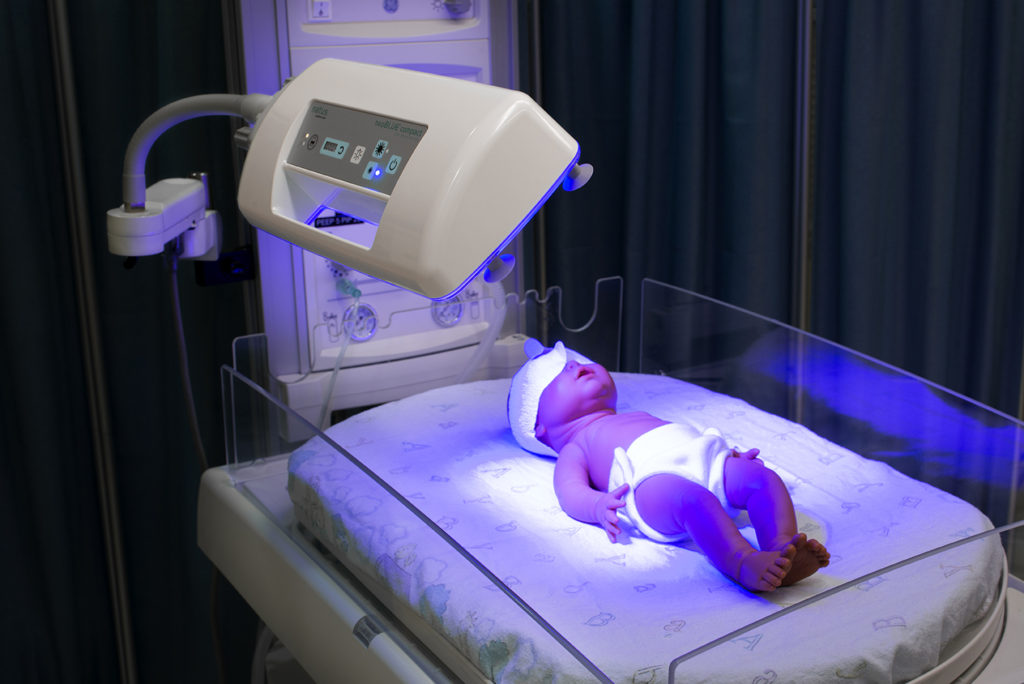
Les yeux du bébé seront alors protégés par des petites lunettes. Souvent cette thérapie est bien supportée par le bébé. Le risque principal de ce traitement est que le bébé ait trop chaud ou qu’il se déshydrate. Il se fait donc sous surveillance médicale avec un monitoring rapproché de la température et de l’état d’hydratation.
Dans les cas où il y aurait une incompatibilité de groupe entre la mère et son bébé, le traitement est le même. En revanche, dans les cas très importants, le traitement repose sur l’administration d’anticorps au bébé par voie intraveineuse. Dans les cas les plus sévères, une transfusion sanguine peut être nécessaire.
