
La bronchite obstructive et la bronchiolite
Maladie très fréquente chez les enfants, la bronchite mérite une attention particulière et une surveillance rapprochée. Elle atteint les enfants de manière différente selon leurs âges. Nous parlerons de bronchiolites lorsqu’il s’agit des bébés de moins d’un an et de bronchite pour les plus grands.
« Lorsqu’on respire normalement, l’air circule dans le nez, descend par la trachée et atteint des voies respiratoires de plus en plus petites, les bronches. Les bronches se divisent en voies plus petites, les bronchioles, puis en petits sacs fragiles en forme de grappe, les alvéoles. » Si vous souhaitez en savoir plus, voici une une vidéo didactique :
La bronchiolite
La bronchiolite touche exclusivement les bébés, en général à moins d’un an avec un pic entre le 4ème et le 6ème mois.
C’est une inflammation due à une infection par un virus, qui touche les petites bronches des poumons, les bronchioles
Elle est souvent due aux mêmes virus que ceux responsables des rhumes (le rhinovirus par exemple) Celui qui est le plus fréquemment retrouvé est le virus respiratoire syncitial (VRS ou RSV en anglais). Celui-ci est surtout actif en période hivernale et disparaît en été.
Bien qu’elle puisse souvent être traitée en ambulatoire, la bronchiolite constitue l’un des motifs d’hospitalisation les plus fréquents chez les bébés en période hivernale.
Quels sont les signes ou symptômes d’une bronchiolite ?
La bronchiolite débute souvent par un simple rhume qui s’intensifie au fil des jours avec l’apparition d’une toux de plus en plus importante. Une toux ne signifie pas forcément que les poumons sont touchés, il peut simplement s’agir des sécrétions du nez qui coulent dans la gorge et qui provoquent la toux. On parle alors d’infection des voies respiratoires supérieures (IVRS) et non de bronchiolite.
L’atteinte des poumons sera difficilement évaluable par vous-même et nécessitera une auscultation médicale. Elle s’identifie par une respiration qui devient sifflante, mais qui s’entend parfois uniquement au stéthoscope.
La bronchiolite s’accompagne souvent de difficultés respiratoires. Vous verrez que votre bébé respire beaucoup plus vite que d’habitude, ce qui s’appelle la « tachypnée« . Les signes de lutte respiratoire sont caractérisés par un creux sous les côtes à chaque inspiration. On appelle ce creux un « tirage sous-costal » qui peut être accompagné d’un « balancement thoraco-abdominal » ce qui veut dire que le ventre et le thorax bougent de manière asymétrique et exagérées à chaque respiration. On peut également retrouver un « battement des ailes du nez » qui se manifeste par un écartement des narines à l’inspiration ce qui permet à plus d’air de passer par le nez. Le « grunting » est un mécanisme par lequel le bébé ferme la glotte avant d’expirer ce qui permet d’augmenter la pression d’air dans les poumons et d’ouvrir les alvéoles qui sont fermées. Le grunting se reconnaît par un bruit caractéristique qui se rapproche du grognement juste avant l’expiration. Ces signes montrent que votre enfant lutte pour respirer et qu’il faut consulter rapidement un médecin.
Dans certains cas et surtout s’il s’agit d’une infection au virus respiratoire syncytial (VRS), le nourrisson peut présenter des pauses respiratoires. Il s’arrêtera de respirer quelques secondes et reprendra par la suite. Si vous remarquez des pauses respiratoires, consultez sans tarder.
Les autres symptômes sont souvent liés à un épuisement dû à l’effort respiratoire. Il s’agit d’un refus de s’alimenter ou même de boire et d’une fatigue extrême avec un désintérêt aux stimulations externes. Un bébé qui a une bronchiolite est donc à risque de se déshydrater et il faudra y être attentif.
La fièvre peut faire partie des symptômes de bronchiolite, mais elle n’est pas obligatoire.
Voici une vidéo, malheureusement en anglais, mais qui montre bien les différents signes de détresse respiratoire:
Que faire en cas de bronchiolite ?
C’est très frustrant, mais vu qu’il s’agit d’une infection due à un virus, les antibiotiques agissant uniquement sur les bactéries, n’auront aucun effet. Il n’y a donc pas de traitement pour la bronchiolite et les mesures qu’on peut prendre visent uniquement à soulager les symptômes. Si vous suspectez une bronchiolite chez votre enfant, il est conseillé d’aller consulter votre pédiatre.
Voici quelques conseils en cas de bronchiolite:
- Ne forcez pas votre enfant à manger s’il n’en a pas envie.
- Donnez-lui à boire fréquemment mais en petites quantités pour qu’il reste hydraté, sans s’épuiser
- Faites des rinçages nasaux réguliers, à l’aide d’une solution saline (sérum physiologique au NaCl 0.9%) et à l’aide de mouche bébés. Ça le soulagera pour respirer. Faites-les de préférence avant de dormir et avant de lui donner à boire (ou à manger). Un nez encombré va augmenter la détresse respiratoire de votre enfant
- S’il a de la fièvre, la température augmente la fréquence respiratoire. Donnez-lui donc un paracétamol pour diminuer la température et si elle persiste et que votre bébé a plus de 6 mois, vous pouvez donner en plus de l’ibuprofène.
- Vous pouvez surélever le matelas à 30° en plaçant par exemple un coussin sous l’oreiller (attention: pas de couvertures ou de coussins dans le lit qui pourraient obstruer son visage)
- Les aérosols bronchodilatateurs: Tous les aérosols utilisés dans l’asthme (ventolin etc.) ne sont généralement pas utiles dans la bronchiolite car les bronchioles sont trop petites et la substance ne peut pas les atteindre
- Les humidificateurs: Ne sont pas conseillés. Ils ont longtemps été utilisés pour soulager les symptômes respiratoires, mais ne sont plus conseillés aujourd’hui car lorsqu’ils sont mal nettoyés, ils peuvent propager des moisissures ou des germes
Mon enfant doit être hospitalisé
Il arrive que votre enfant ait besoin d’une hospitalisation. Les critères pour hospitaliser un bébé qui a une bronchiolite seront définis par le médecin qui se sera occupé de lui, mais en général il s’agit d’un besoin d’oxygène, de soutien respiratoire, de surveillance rapprochée ou d’un incapacité à s’hydrater suffisamment à domicile. Les traitements suivants peuvent alors être administrés:
- L’oxygène: Il arrive que votre bébé ait besoin d’oxygène qui lui sera délivré par des petites lunettes par le nez ou par un masque. S’il a besoin d’oxygène, il devra être hospitalisé. Souvent les besoins en oxygène sont plus importants lors du sommeil profond et il arrive qu’un bébé nécessite de l’oxygène uniquement au sommeil
- Le soutien respiratoire: Il arrive qu’un bébé soit complètement épuisé et qu’il n’arrive plus à fournir le travail respiratoire nécessaire. On l’aidera alors avec un masque qui lui administre une pression d’air positive qui aide à maintenir les poumons ouverts. Cette mesure nécessite une hospitalisation aux soins intensifs car la surveillance doit être très rapprochée.
- L’hydratation: Si votre enfant n’est pas capable de s’hydrater car il est trop épuisé, il est possible de l’hydrater soit par sonde naso-gastrique (une petite sonde qui passe par le nez jusqu’à l’estomac) ou par voie veineuse.
La bronchite obstructives
La bronchite est similaire à la bronchiolite, sauf que ce sont les bronches et non les bronchioles qui sont touchés. Celles-ci ont un diamètre un peu plus large et touchent les enfants plus grands à partir d’un an.
Les causes de la bronchite obstructive ont multiples. Il s’agit souvent de virus en hiver (les mêmes que pour la bronchiolite), de bactéries qui feront alors une surinfection (souvent Haemophilus Infleunza ou Streptococcus Pneumoniae), de toxiques (tabac, pollution) ou d’allergènes aériens (pollen, poils d’animaux).
Il se produit alors une inflammation au niveau des bronches autour desquelles il y a des muscles. Ces muscles là vont alors se contracter (faire un spasme musculaire) et fermer les bronches. On parle dans ces cas de bronchite obstructive. S’il s’agit d’une bronchite produite par un allergène, on parlera de bronchite asthmatiforme. A noter qu’on ne parle pas d’asthme chez un enfant avant l’âge de 5 ans, mais de bronchite asthmatiforme ou obstructive. Ceci est important car une grande partie des enfants qui font des bronchites, ne développeront pas d’asthme par la suite.
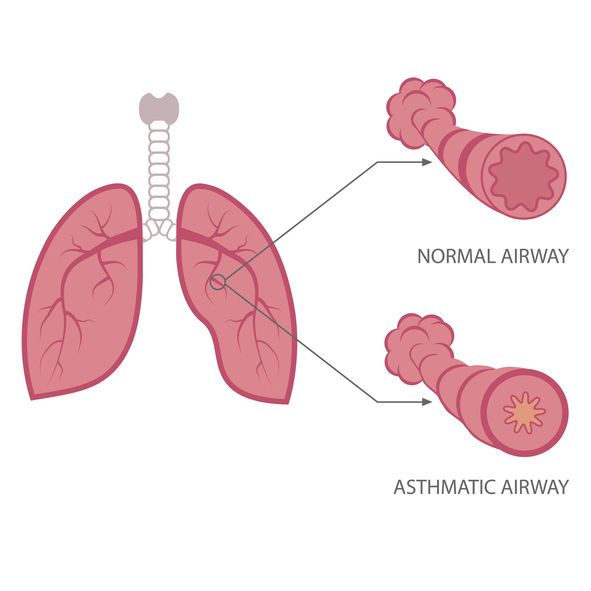
Les symptômes de la bronchite
Ils sont identiques à ceux de la bronchiolite. Après 2-3 jours de rhume, votre enfant développera une toux et une respiration sifflante.
Le diagnostic est posé par le médecin qui entend à l’auscultation au stéthoscope des sibilances (sifflements produits par la fermeture des bronches).
Que faire en cas de bronchite ?
Tout comme la bronchiolite, il n’y a pas de traitement qui permet de guérir de la bronchite, car les antibiotiques n’auront aucune efficacité sur les virus ou les allergènes. Ils agiront uniquement dans les cas où il y aurait une surinfection bactérienne. Les gestes à faire à la maison seront donc les mêmes que ceux énoncés ci-dessus pour la bronchiolite.
Les traitements visant à soulager la respiration en cas de bronchite ne sont à utiliser uniquement sur prescription médicale. En voici quelques exemples:
- Aérosols bronchodilatateurs: Il s’agit d’inhalation contenant un médicament permettant de relâcher les muscles autour des bronches et de les ré-ouvrir. Il y en a qui agissent immédiatement en cas de crise: Les béta-2 mimétiques de courte durée d’action: Salbutamol (Ventolin®) et d’autres qui sont de longue durée d’action, comme le Formotérol ou le Salmétérol (Serevent®) et qui seront utilisés dans les cas plus chroniques
- Aérosols diminuant l’inflammation: Il s’agit d’aérosols contenant des corticoïdes qui ont une puissante action contre l’inflammation. Ils ne sont pas utilisés pour traiter une crise, mais plutôt en thérapie préventive
- Corticoïdes par voie orale: En sirop, en comprimés ou par voie intraveineuse, ces médicaments agissent lentement mais vont permettre une diminution de l’inflammation générale en cas de crise
- Aérosols d’autre nature: Il y a des aérosols avec d’autres mécanismes d’action, comme par exemple les agonistes des leucotriènes (Montélukast®) ou le bromure d’ipratropium (Atrovent®) qui sont réservés à des cas plus particuliers
- Tout comme la bronchiolite, les cas plus sévères peuvent nécessiter une administration d’oxygène ou une aide respiratoire.
Comment prévenir une bronchite ou une bronchiolite?
Il existe à ce jour un vaccin contre le virus respiratoire syncytial (VRS) qui est extrêmement cher et donc uniquement recommandé à des catégories d’enfants à risque (grands prématurés, enfants avec une maladie cardiaque…).
Evidemment les infections s’acquièrent surtout dans le vie en communauté (garderie, crèche), mais ces structures sont indispensables à certains parents et importants pour le développement de l’enfant. S’appliquent donc les règles d’hygiène de base (lavage de mains, éternuements dans le coude, éviter les lieux bondés en plein hiver avec un nourrisson).
Quels sont les signes d’alarmes pour lesquels je dois consulter immédiatement?
- Si votre enfant présente des signes de lutte respiratoire (les muscles se creusent entre les côtes, la respiration est rapide, le sifflement est important)
- Si votre enfant est léthargique ou qu’il refuse de boire (moins que la moitié habituelle sur une journée)
- Si ses lèvres deviennent bleues
- Si son état général vous inquiète
- S’il a de la fièvre depuis plus de 3 jours
Références:
- Swiss Paediatrics: Traitement de la bronchiolite aiguë du nourrisson. Recommandations du groupe de travail de pneumologie pédiatrique (SAPP)
- UpToDate: Bronchiolitis in infants and children: Treatment, outcome, and prevention
- CHUV.ch : La Bronchite
